Interventionelle Neuroradiologie
Dieses Video wird nicht angezeigt, da die dafür nötigen Cookie-Einstellungen nicht akzeptiert wurden.
Klicken Sie hier, um die Einstellungen anzupassen.
Der interventionelle Teil lässt sich in folgende Bereiche unterteilen:
Invasive Diagnostik
- Test-Okklusion von Hirngefässen vor Operationen
- Funktionelles, medikamentöses Ausschalten bestimmter Hirnareale vor Epilepsie-chirurgischen Eingriffen (WADA-Test)
- Entnahme von Gewebe zur Feindiagnostik (Biopsien)
- Hormonbestimmung bei Überproduktion von Cortisol in der Hirnanhangsdrüses (Sinus petrosus Katheter)
- Darstellung der Tränenwege
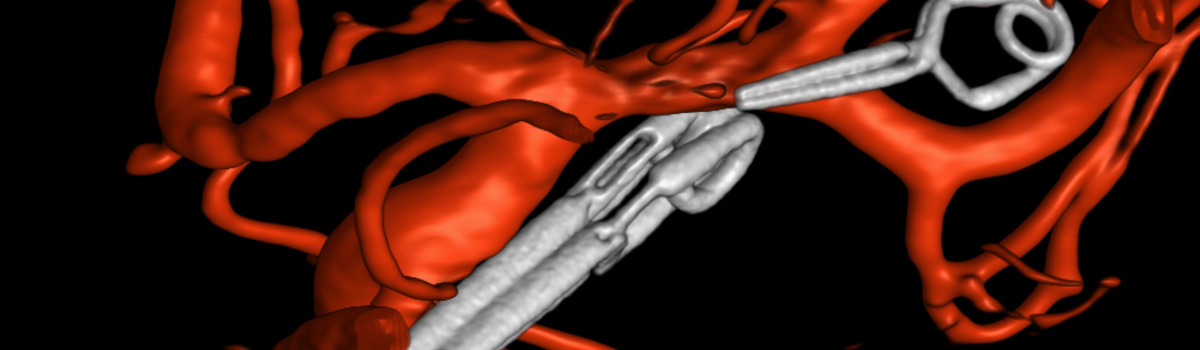
Gefässeröffnende Therapien
- Entfernen oder Auflösen von Blutgerinnseln im Hirn beim Schlaganfall (Thrombektomie/Lyse)
- Einsetzen von Gefässprothesen bei Blutgefässverengungen (Stent)
- Aufdehnen von Blutgefässverengungen (Ballondilatation)
Gefässverschliessende Therapien
- Verschluss von Gefässaussackungen im Hirn (Coiling/Stenting/Remodeling von Aneurysmen)
- Verödung von Gefässmissbildungen (Arterio-venöse Malformation oder Fistel)
- Verödung von Tumoren
- Verödung von Gefässen bei unstillbaren Blutungen (Nasenbluten etc.)
- Zeitweiser Testverschluss von Hirngefässen (Test-Okklusion) vor Operationen
Eingriffe an Bandscheiben und Wirbelsäulen, sonstige
- Schmerztherapie an Wirbelgelenken und Nervenwurzeln (Wurzel-/Facettengelenksblockaden)
- Knochenzement-Behandlung von Wirbelkörperfrakturen (Vertebroplastie)
- Erweiterung bei Verengungen der Tränenwege
Für die Gefässbehandlungen werden über einen winzigen Zugang in der Leiste verschiedene, hoch entwickelte sehr feine Katheter in die entsprechenden Regionen eingeführt, mit deren Hilfe Materialien und Medikamente an fast jeden Ort im Hirn oder in die zuführenden Gefässe gebracht werden können. Für die Eingriffe im Kopf ist zumeist eine Narkose nötig, da millimetergenau vorgegangen werden muss. Schmerzen verursachen diese Eingriffe allenfalls in geringem Masse; bei einer Vollnarkose bekommt der Patient bzw. die Patientin aber ohnehin überhaupt nichts mit.
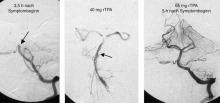
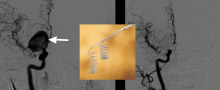
Abb. 8: Verschluss der Hirnstammarterie durch ein Blutgerinnsel (Pfeil Bild links). Dies führt normalerweise zum Tod. Mit Hilfe eines speziellen dünnen Katheters, der bis in das Gerinnsel vorgeschoben wurde, konnte dieses mit einem Medikament aufgelöst werden. Nach gut der Hälfte der möglichen Gesamtdosis war das Gefäss zum Teil eröffnet, aber noch deutlich verklumpt, was an der Gefässunregelmässigkeit zu erkennen ist (Pfeil Bild Mitte). Nach Gabe der gesamten Menge stellt sich das Gefäss wieder regelrecht dar und kann das Hirn ausreichend mit Blut versorgen. Der Patient hat mit relativ geringen Lähmungserscheinungen überlebt und führt ein selbständiges Leben.
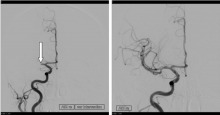
Abb. 9: Plötzlicher Verschluss der rechten mittleren Hirnarterie (Pfeil Bild links) um 9:15 Uhr mit schwerer Halbseitenlähmung links. Um 9:55 Uhr erfolgt die Hospitalisation in Grabs. Um 10:25 Uhr ist die Bildgebung vor Ort und die klinische Untersuchung mit Unterstützung eines Facharztes für Neurologie aus St.Gallen via Videokonferenz abgeschlossen. Es wird ein Gerinnsel-auflösendes Medikament über eine Armvene verabreicht und gleichzeitig der Patient mit der REGA ans Zentrumsspital in St.Gallen geflogen. Dort wird der Patient von den alarmierten Pflegern, Röntgenassistenten und Ärzten empfangen und sofort zur Behandlung in die Angiographie gebracht. In Vollnarkose wird mit Kathetern das Gerinnsel entfernt. Um 12:07 Uhr ist das Gefäss wieder offen (rechtes Bild). In der Kontrolluntersuchung nach drei Monaten ist der Patient beschwerdefrei.
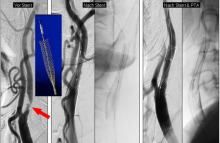
Abb. 10: Verengung der Halsschlagader im Halsbereich (Pfeil Bild links). Zunächst wird ein Maschengeflecht (Stent; Bild mit blauem Hintergrund) durch die Verengung geschoben und entfaltet (Bilderpaar Mitte). Danach wird mit einem auf einen Katheter montierten Ballon die Verengung nochmals gedehnt (Bilderpaar Mitte). Am Ende hat das Gefäss wieder die ursprüngliche Weite und kann das Hirn ausreichend mit Blut versorgen.
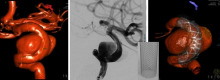
Abb. 11: Grosse Aussackung (Riesenaneurysma) (Pfeil) der rechten vorderen hirnversorgenden Arterie. Diese Aussackungen besitzen eine viel schwächere Gefässwand als normale Arterien und können deshalb platzen. Häufig führt diese dabei entstehende Blutung zum Tod. Mit speziellen Metallspiralen aus Platin (sog. Coils; Bild Mitte), können solche Aussackungen von innen ausgestopft werden, sodass keine Blutung mehr entstehen kann. Im Bild rechts erkennt man statt des dunklen Kontrastmittels in der Aussackung das Metallpaket, welches das Aneurysma komplett verschliesst.
Abb. 12: Grosse Aussackung der linken Halsschlagader, die zu Doppelbildern geführt hat. Über sehr feine und hoch spezielle netzartige Röhren-Implantate (Flow Diverter) kann der Blutfluss an der Aussackung vorbei in das normale Gefässsystem gelenkt werden, was zu einer Gerinnung im Aneurysmasack führt, welches dann nicht mehr platzen kann und durch Schrumpfen nicht mehr umgebende Hirnstrukturen komprimiert. Im rechten Bild sind über eine 3D-Katheterangiographie Metallfäden in dem Netzröhrchen dargestellt, die dazu dienen, dieses im Röntgenbild sichtbar zu machen und die korrekte Lage zu beurteilen. Das Netz selbst ist im Röntgenbild nicht zu erkennen.
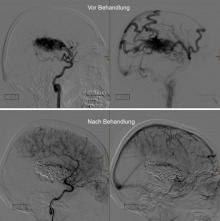
Abb. 13: Grosse arteriovenöse Missbildung in der Sprachregion links, welche zu einer Hirnblutung mit Sprachstörungen geführt hat. Man erkennt im oberen Bilderpaar links ein ovales Gefässkonvolut, wo es zahllose nestartige Kurzschlüsse zwischen Arterien und Venen gibt. Die abführenden Venen (Pfeile) füllen sich verfrüht mit Kontrastmittel (Bild oben rechts) und sind stark erweitert. Es wurde eine zweimalige Behandlung mit speziellem Gefässkleber im Abstand von 6 Wochen durchgeführt, was zu einem kompletten Verschluss der Missbildung geführt hat (Bilderpaar unten). Somit ist die Blutungsgefahr ausgeschaltet und keine weitere Massnahme, wie z.B. eine Operation, notwendig. Der Patient hatte nach Abschluss der Behandlung keinerlei Symptome mehr.
Mittlerweile sind die neuroradiologischen Behandlungsverfahren so weit entwickelt und etabliert, dass sie aus der klinischen Versorgung in Häusern mit entsprechenden Fachbereichen und damit entsprechendem Patientengut nicht mehr wegzudenken sind und als wichtiger Bestandteil in der Behandlungskette angesehen werden. Teilweise wurden sogar schon operative Verfahren durch sie abgelöst.